4. 高齢者福祉と地域
(1) 看取り
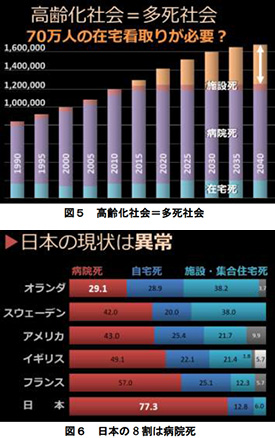
- 最後までその人らしく生きることができるように支援することが看取りと考えられます。高齢社会は多死社会で、看取り難民が増えると言われており、これから年間70万人くらいの在宅看取りが必要という意見もあります (図5)。
- 日本の現状では、亡くなられる方の8割は病院死で、オランダでの病院死3割といった欧米と比較して、日本の現状は異常と考えられます (図6)。
- 人生の最終段階の支援において、人生の見通しがとても大事です。高齢者の具合の悪さに可逆性がどれくらいで、治療はどれくらい見込めるか、これ以上頑張っても無理か、治療と最後まで食事を楽しんで栄養を取ることのどちらが大事かといった見通しが大事です。延命治療は高齢者に対して呼ばれることで、若い人では延命と言いません。どこまでが延命かを決めるのはその人の価値観です。入院・治療したらその人は幸せになるかを、本人や家族で考えるには対話が大事で、病院は忙しくてなかなか対話ができませんが、在宅医療では患者さんの思いを伺うという取り組みを行っています。
- 高齢化により医療費のもっとも上がる部分は入院費です。1度退院してすぐに再入院ということもよくあります。しかし在宅医療の支援が早く入ると、入院リスクを減らすし、在宅で看取りができるようになります。
(2) 高齢者福祉の三原則
- 目の前の高齢者を見て幸せと感じられない理由の1つは、自己決定が尊重されていないためだと考えられます。有料老人ホームに自分の意志で入居している人はいないし、自宅で自分らしく生活したいと考えても、ケアマネなどにそれは駄目ですと言われます。
- 高齢者福祉の三原則は、「人生 (生活) の継続性」「自己決定の尊重」「残存機能の活用」と考えています。自立度をあげることではなく、生活を継続すること、どのような生活を継続することはその人自身が決めて、残存機能をそのためにどう活用するかが大事です。残存機能の強化はあくまで手段に過ぎないのに、昨今はこれが目的化されてしまっているという印象です。
(3) コミュニティの重要性
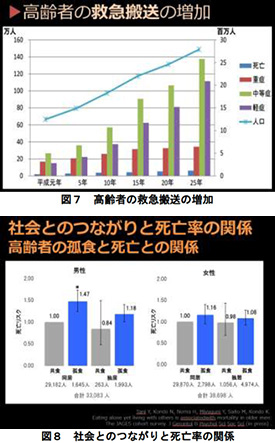
- 高齢者の救急搬送が増えていますが、その多くは軽症あるいは中等症によるもので、これは地域医療の機能不全と考えています (図7)。
- 何かあった時に相談できる窓口が119番しかないからとりあえず救急車を呼んで、各地域で救急救命の必要な人が発生しても、病院救急車が満杯という状態が起きるのでは懸念しています。
- 2060年に高齢者の3人に1人は認知症になると考えられています。2060年は全人口の40%は高齢者と予測され、人口の7人に1人が認知症ということだと考えられます。これは2060年の19歳以下人口の比率とほぼ同じです。つまり、認知症高齢者のためにグループホームをつくるとなると、学校と同じくらい必要になるということです。
- 自立は家族や地域のソーシャルキャピタルなどが根っことなって支えられるものです。しかし高齢者は家族や地域の同世代が少なくなり、一日中家でテレビを見ている状態になりがちです。社会とのつながりと死亡率の関係を調査したアメリカでの調査によると、家族がいて、且つコミュニティリッチ、つまり複数の友達のいる後期高齢者の半年後の生存率は6割を超えています。しかし家族はいても友達のいない人は4割となり、家族も友達もいない人は2割になります。さらに別の調査では、家族と同居して家族と食事をとっている方の死亡リスクを1とすると、男性の場合、家族同居して食事は独りという方のリスクは1.47で、女性は1.16です。家族と別居している孤食の方のリスクは男性1.18、女性1.08です。家庭内孤立されている方が最も危ないということです (図8)。
- 一般に喫煙や飲酒、運動不足、肥満が死亡率を高めていると言われますが、実は影響力の最も大きいものは、栄養と社会とのつながりです。中野さんのように、ALSで社長になった人がいます。身体機能が弱った人に、その人の望む生活を確認することがとても大事で、その上でどのように環境を整えていくかが考えることが必要です。やはり保険サービスだけでは難しく、地域のインフォーマルサービスを組み合わせていくことが必要で、コミュニティや住まいがとても大切になれます。家族がいなくても地域の中で家族をつくればいいし、車椅子で認知機能が低下しても地域でできることはあります。根っこを再生することが本来の自立支援ではないかと思います。
- 在宅医療や介護がどんなに感張ってもそれだけで生活継続はできません。地域全体で目標を共有して取り組むことが大事だなと感じています。

