- 高齢者の不眠も問題にされることがありますが、高齢者の生理的な熟眠時間は平均的に4.5時間です。ですから、有料老人ホームで夜9時に消灯になって、午前1〜2時に目が覚めるというのは中途覚醒でもなんでもなくて、普通の目覚めです。例えば夜の12時くらいまでテレビを見ながら就寝すれば、朝の5時ごろまで眠ることができます。しかし老人ホームではそういうオペレーションがなかなかできないため、夜中に目が覚めて歩き回ると転倒リスクがあるので、薬で眠らせるということになります。強い睡眠導入剤を飲ませると、明け方眠いままトイレに起きて転んだり、朝ご飯が食べられなかったり、さまざまなリスクが生じます。高齢者のライフサイクルを我々のライフサイクルに合わせるのではなく、生活環境をいかに高齢者のライフサイクルに合わせていけるか、が大切なことだと感じています。
- また「薬剤性認知症」も増加しています。厳密には薬剤せん妄と言いますが、大きな病院に入院していたときに認知症終末期と診断された方が、自宅に戻って薬をやめると元気になったという方もおられます。ある老人ホームでは、アリセプトやメマリーなどの認知症中核薬を飲んでいる人が90%もいました。この薬はアルツハイマー病認知症かレビー小体型認知症のどちらかに使うものですが、認知症の原因疾患の9割がアルツハイマーとレビーということはまずありません。開業医の中には認知症=アルツハイマー病と考えている方が、まだたくさんおられます。人によっては中核薬で認知機能が低下したり、周辺症状が出やすくなることがあるので、中核薬にも注意が必要です。
- 埼玉県のある施設では、入居者の6割が入居前に向精神薬飲まれていて (最大3種類)、さらに精神活動を抑える漢方薬を飲まれている方も4割おられました。この施設では認知症の原因診断を正しく行ったことで、中核薬を飲む人が3分の2になり、向精神薬や漢方薬の服用が必要な人も激減しました。その結果、認知症自立度が3以上だった人の割合が、6割から4割に減少し、平均の要介護度3.44が、2.11まで下がりました。この施設はこうした取り組みが評価されて昨年度リビングオブザイヤーを受賞しています。
(3) 治療ではなく予防
- 高齢者は具合悪くなって入院してもあまり良くならないというお話をしましたが、高齢者の健康における最大のリスクは「入院」と考えています。多くの高齢者は何かあれば入院できたら安心と言われますが、1〜2週間も入院すれば要介護度が悪化します。なるべく入院させないことが大事です。若い人は体力があるので、入院して多少きつい治療をしても自力で元気になられますが、高齢者は脆弱なので入院して治療の負担がかかると、要介護度が上がってしまうのです。入院による身体機能・認知機能の低下は「入院関連機能障害」として知られるようになってきました。
- 入院関連機能障害の要因は2つあって、1つは「リロケーションダメージ」という、環境変化によるストレスです。2つめは「医原性サルコペニア」です。サルコペニアとは筋肉の量が異常に減少した状態を指します。入院するとベッドの上で安静を強いたり、食事をとめて点滴になったりします。こうすると、あっというまに廃用症候群と低栄養が進みます。
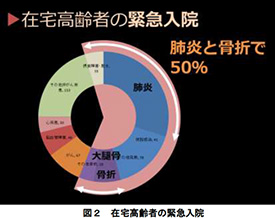
- 高齢者はなるべく入院させないことが大事なのですが、実際にどのような原因で入院しているかと調べると、在宅高齢者の緊急入院のおよそ3分の1が肺炎、肺炎と骨折で全体の約50%を占めることがわかります(図2)。
- 肺炎で入院すると3分の1は入院中に亡くなり、残った人は要介護度が平均1.72あがります。骨折で入院すると1割くらいの方が合併症で亡くなり、残った人は要介護度が平均1.54あがります。ちなみに肺炎で入院すると平均入院医療費は約118万円、骨折では約132万円です。大腿骨頸部骨折の場合には、このあとリハビリも必要になるのですが、リハビリ病院に転院したりすると、トータルで400〜500万円のお金がかかることがあります。肺炎・骨折が起こると高齢者は死のリスクにさらされる。助かったとしても要介護度が悪化しQOLは低下する。そして入院医療費もかかる。高齢者は「何かあったら救急車」ではなくて日頃のケアをしっかりと行う、つまり予防医学が重要なのです。