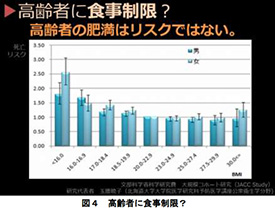
- 変乆尰栶悽戙偑挿惗偒偡傞偨傔偺恎挿懱廳偺僶儔儞僗偼丄BMI (儃僨傿儅僗巜悢) 偱22偔傜偄偲偄傢傟偰偄傑偡丅偙傟偼慡崙偺岞柋堳傪懳徾偵偟偨専恌僨乕僞偺暘愅偵傛傞傕偺偱丄偟偨偑偭偰懳徾擭楊憌偼18嵨偐傜60嵨偔傜偄傑偱偱偡丅偱偼65嵨埲忋偺崅楊幰偺揔愗側BMI偼22側偺偐丄偲偄偆偲偦偆偱偼側偄偲傢偐偭偰偒傑偟偨丅(恾4)
- BMI22偺恖偺巰朣儕僗僋傪1偲偟偨応崌丄BMI22埲壓偺恖偺巰朣儕僗僋偼崅偔側偭偰偄偒傑偡丅堦曽丄BMI偑22傪挻偊偰傕丄巰朣儕僗僋偼媡偵壓偑偭偰偄偒傑偡丅抝惈崅楊幰偺応崌丄BMI27.5乣30偺巰朣棪偑傕偭偲傕掅偔側偭偰偄傑偡偑丄偙傟偼懎偵偄偆旍枮懱偺忬懺偱偡丅庒幰偵偲偭偰寬峃揑側恎挿懱廳偺僶儔儞僗偲崅楊幰偺偦傟偼慡偔堎側傞偺偱偡丅
- 恡憻偑埆偔側傞偲丄抈敀幙偺愛庢偑惂尷偝傟傑偡偑丄崅楊幰偵抈敀幙惂尷傪峴偆偲丄恡憻偼帯偭偰傕丄僒儖僐儁僯傾偑憹偊偰巰朣棪偼崅偔側傞偙偲偑傢偐傝傑偟偨丅崅楊幰偺恡晄慡偺怘帠巜摫偺偁傝曽偼崱屻曄傢偭偰偄偔偲巚偄傑偡丅
- 偝傜偵崅楊幰偵偼墫暘惂尷偺昁梫惈傕掅偄偺偱偼側偄偐偲峫偊偰偄傑偡丅婎杮揑偵摦柆峝壔偼壛楊偲偲傕偵恑傫偱偄偒傑偡偐傜丄嵨偲偲傕偵寣埑傕忋偑傝傑偡偑丄偙偺忋偺寣埑(廂弅婜寣埑)偼惗奤偺墫暘偺愊嶼愛庢検偵斾椺偡傞偲尵傢傟偰偄傑偡丅偱偡偐傜丄崅楊偵側偭偰偐傜墫暘惂尷偟偰傕摦柆峝壔娭楢巰朣棪偼偁傑傝壓偑傜偢丄傓偟傠墫恏偄偺偵姷傟偰偄偨恖偑墫暘惂尷偱怘帠偑恑傑側偔側傝掅塰梴偵側偭偰偟傑偭偨傜杮枛揮搢偱偡丅懡彮墫婥偑懡偔偰傕偄偄偐傜怘帠傪旤枴偟偔偨偔偝傫怘傋偰丄偟偭偐傝恎懱傪摦偐偡偙偲偑戝帠偱偡丅傾儊儕僇偵偍偗傞塰梴忬懺偲戅堾屻偺惗懚棪偺娭楢偵偮偄偰偺挷嵏僨乕僞偱偼丄塰梴忬嫷偺椙岲側恖偺8妱偼戅堾屻100擔惗懚偟偰偄傑偡偑丄掅塰梴偺恖偺惗懚棪偼5恖偵1恖偱偡丅
- 掅塰梴偲偼堦斒揑偵偼昁梫側僇儘儕乕傗僞儞僷僋幙偑懌傝側偄忬嫷傪巜偟傑偡偑丅変乆偵昁梫側傕偺偼僇儘儕乕傗僞儞僷僋幙埲奜偵丄懱偺拞偱崌惉偱偒側偄昁恵塰梴慺偑偁傝傕偺偱偡丅椺偊偽價僞儈儞D偑懌傝側偄偲揮搢儕僗僋偼1.5攞崅偔側傝傑偡丅
- 嬝擏偺検偼僶儔儞僗偑戝帠偱丄嬝擏傪偮偗傟偽揮偽側偔側傞偐偲偄偆扨弮側傕偺偱偼偁傝傑偣傫丅傑偨嬝擏傪憹傗偡偨傔偵昁梫側傕偺偼塣摦偲塰梴偲悋柊偱偡偑丄嬝擏傪憹傗偡偨傔偵昁梫側抈敀幙愛庢検偼丄22嵨偱偼懱廳1kg摉偨傝丄1怘0.24g/kg/1怘偱偡偑丄70嵨偱偼0.44g/kg/1怘偱偡丅偮傑傝懱廳60kg偺70嵨崅楊幰偑嬝擏傪偮偗傞偵偼25g偺抈敀幙傪偲傞偙偲偑昁梫偱丄偙傟偼媿擕1儕僢僩儖暘偱偡丅偱偡偐傜丄崅楊幰偑儕僴價儕偲偟偰嬝擏僩儗乕僯儞僌傪峴偆偲丄嬝擏偼偮偐偢丄偐偊偭偰懱廳偑尭傞偲偄偆偙偲偑婲偙傞偙偲偑偁傝傑偡丅
(5) 僆乕儔儖僼儗僀儖偺梊杊
- 偺偳偺嬝擏傕巊傢側偄偲婡擻掅壓偟傑偡丅擖堾偱怘帠偑巭傔傜傟丄岥峯偺嬝検掅壓偱殝壓忈奞偑婲偒丄戅堾屻偼儁乕僗僩怘偟偐怘傋傜傟側偄偲側傝傑偡丅変乆偵偛徯夘偄偨偩偔姵幰偝傫偺懡偔偼儁乕僗僩怘偟偐怘傋傜傟側偄忬嫷偲尵傢傟偰偄偨偙偲偑懡偄偺偱偡偑丄幚嵺偵怘傋傞婡擻偑側偄恖偼偛偔傢偢偐偱丄栻偺暈嶌梡偱怘傋傜傟側偄恖偑懡偔偍傜傟傑偡丅栻偺暃嶌梡偱岥偑姡偔偲丄怘傋偨傝堸傫偩傝偑偱偒側偔側傝傑偡丅戅堾帪偺殝壓婡擻昡壙偱昦堾偺堛巘偐傜偼戝掞儁乕僗僩怘偟偐怘傋傜傟側偄偲恌抐偝傟傑偡偑丄偦傟偼擖堾拞偵怘帠偑巭傔傜偊偨忬懺偱丄偦偺恖偺怘傋傞僐儞僨傿僔儑儞偑惍偭偰偄側偄忬懺偱殝壓婡擻昡壙偝傟偨偙偲偑偁傞偲巚偄傑偡丅変乆偼嵼戭崅楊幰偵儌儞僽儔儞働乕僉傪怘傋偰傕傜偆偙偲偱丄殝壓婡擻傪尒傞偲偄偆偙偲傪偟偨偙偲偑偁傝傑偡丅
- 戅堾屻偵儁乕僗僩怘偟偐怘傋傜傟側偄偲側傞偲丄怘傋傞堄梸偑側偔側傝丄掅塰梴偲側傝傑偡偟丄殝壓婡擻偑偝傜偵掅壓偟偰偄偒傑偡丅偝傜偵崅楊幰晇晈偺傒悽懷偱丄壠偱儁乕僗僩怘傪嶌傞偙偲偑偱偒傞偺偐偲偄偆偙偲傕偁傝傑偡丅
- 朣偔側傞捈慜偵愛怘婡擻偑巆懚偟偰偄傞恖偼4恖偵1恖偱丄懡偔偼揰揌傗堓釕傪庴偗偰偍傜傟傑偡丅偳偆傗偭偨傜偦偺恖偑埨慡偵怘傋傜傟傞偐傪峫偊側偑傜怘帠巟墖傪峴偆偙偲偑昁梫偱偡丅
